患儿刘某某,系第2胎第2产,胎龄34+1周,胎膜早破1月余。我院剖宫产出生,羊水清亮,Apgar评分 8-9-10分,出生体重2435g。
生后10余分钟后,患儿出现呻吟、呼吸费力、口吐泡沫,肤色青紫,给予头罩吸氧后氧饱和度维持90%左右。遂以“早产儿 、低出生体重儿、呼吸困难原因待查;新生儿呼吸窘迫综合征?”收住新生儿科。

(入院时胸片)
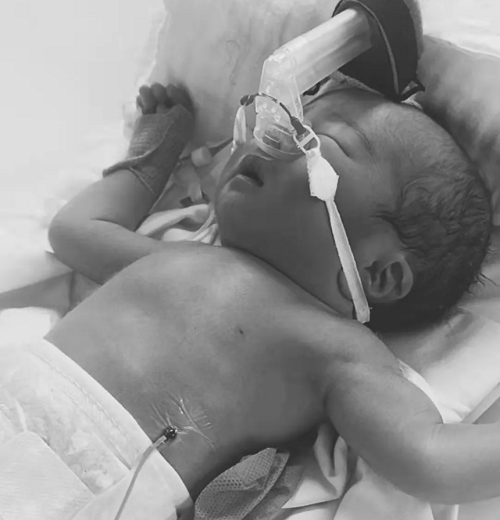
(入院后患儿呼吸费力明显)
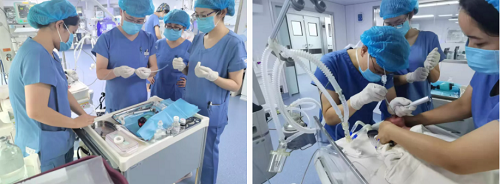
(气管插管滴肺表面活性物质)
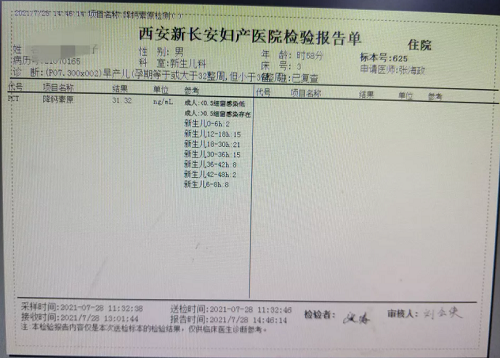
(PCT结果)
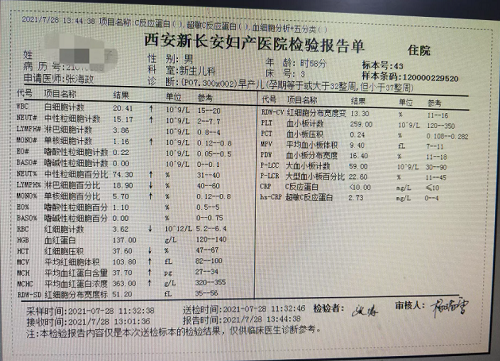
(血常规结果)
入新生儿科后给予暖箱保暖、鼻导管吸氧、抗感染、营养心肌、预防出血、静脉营养支持等治疗后患儿呻吟、呼吸费力无明显缓解,又给予无创呼吸机辅助通气后呻吟呼吸费力仍未见明显缓解,且伴有口吐泡沫、三凹征阳性,听诊双肺呼吸音低,胸片提示两肺透光度欠均匀,双肺中下野纹理增重模糊,血气分析:PH:7.051 PO2 :47mmHg PCO2 :102mmHg。综合考虑诊断为新生儿呼吸窘迫综合征。立即给予肺泡表面活性物质气管内滴入,患儿呻吟症状逐渐消失,口吐泡沫减轻,呼吸费力缓解,逐渐停用无创辅助通气,改为氧仓吸氧,直至停氧。
入院第三天,患儿吃奶反应差,胎盘病检提示绒毛膜羊膜炎,患儿血常规白细胞总数、中性粒细胞百分比及降钙素原明显升高,结合患儿胎膜早破1月余,宫内感染依据充分,抗感染效果不佳,停用头孢他啶改用美罗培兰治疗。
住院期间,严格出入量管理控制,积极治疗原发病,纠正酸碱平衡及水电解质紊乱,蓝光照射退黄,坚持母乳喂养,患儿住院治疗9天后痊愈出院。
新生儿呼吸窘迫综合征(RDS)为肺表面活性物质缺乏所致的两肺广泛肺泡萎陷损伤渗出的急性呼吸衰竭,多见于早产儿和剖宫产儿,生后数小时出现进行性呼吸困难、青紫和呼吸衰竭。病理上出现肺透明膜,又称肺透明膜病。
该患儿胎膜早破1月余,系34周早产儿,剖宫产娩出,生后不久出现呼气性呻吟、呼吸费力、口吐泡沫,查体:三凹征(+),双肺呼吸音偏低,动脉血气提示氧分压偏低、二氧化碳分压明显升高,无创呼吸机辅助通气患儿呼吸困难不能缓解,胸片显示双肺透光度减低,该患儿新生儿呼吸窘迫综合征诊断成立,同时结合患儿孕周及出生体重,该患儿早产儿、低出生体重儿诊断成立。
该患儿胎膜早破1月余,结合胎盘病检提示绒毛膜羊膜炎,宫内感染诊断成立,但该患儿血培养结果阴性,同时住院期间,未发现明显神经系统症状体征,患儿败血症、颅内感染可排除。
RDS需与B族溶血性链球菌感染鉴别,临床表现和肺部X线表现和RDS极为相似,患儿母亲孕期肛拭子及阴道分泌物B族链球菌检查阴性,且患儿使用肺表面活性物质后呼吸困难明显缓解,与B族链球菌感染不符;需与湿肺鉴别,湿肺是一种由肺内液体吸收障碍引起的自限性疾病,常见于剖宫产儿,生后也可出现呼吸困难,但病程短,一般可自行缓解。
肺泡表面活性物质(PS)的主要功能是降低肺泡表面张力,保持肺扩张,PS缺乏时肺泡表面张力增高,肺泡逐渐萎陷,发生进行性肺不张,影响肺通气换气功能,导致缺氧和酸中毒。
早产儿出生后应密切观察呼吸变化,一旦出现呼吸增快、费力、呻吟、口吐泡沫,双肺呼吸音低,呼吸困难进行性加重等,首先考虑新生儿呼吸窘迫综合征,应先使用无创呼吸机辅助通气,同时行胸片、血气分析等检查,明确RDS后早期使用PS治疗,避免病情进一步加重。
该患儿胎膜早破时间漫长,宫内感染诊断明确,需警惕宫内感染导致脑发育异常、脑损伤,注意观察患儿神经系统症状体征,该患儿住院期间头颅彩超提示:透明隔腔增宽,右侧侧脑室增宽,头颅彩超了解患儿颅内发育结构相对有限,择期行头颅核磁检查了解颅内发育情况,同时患儿出院后儿保科按时查体,行生长发育及神经行为测评,满月后行眼底筛查。
供稿:张海政
排版:黄欢
编辑:胡茜
审核:钱洲 魏锦莉 李富军